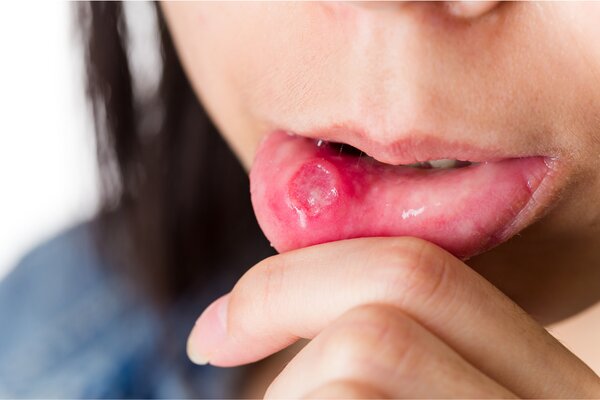
Стоматит — это воспаление слизистой оболочки рта. Возникает по разным причинам: травмы, ожоги, инфекции, некачественные средства по уходу за ротовой полостью и несоблюдение гигиены. Клинические проявления вариабельны. Наиболее постоянные симптомы включают отечность, покраснение слизистой оболочки полости рта, образование язв и эрозий, болезненность и жжение. Диагностируют стоматит по результатам стоматологического осмотра, данным бактериологического исследования. Лечение включает обеззараживающие, обезболивающие и ранозаживляющие мази, полоскания, по показаниям — системные препараты.
Виды стоматита
Различают первичный стоматит (как самостоятельное заболевание) и вторичный (как осложнение любой другой патологии). По характеру течения бывает острый и хронический (рецидивирующий, длительный или постоянный).
Основная классификация основана на причинах возникновения стоматита, и включает разнообразие форм:
- аллергический,
- герпетический,
- кандидозный,
- травматический,
- медикаментозный,
- стоматит Венсана.
По глубине поражения слизистой ротовой полости выделяют катаральный (поверхностный), язвенный и эрозивно-язвенный, некротический, афтозный стоматит. По тяжести течения различают легкую, среднетяжелую и тяжелую форму, по степени распространенности воспаления — локальную и диффузную.
Причины стоматита

Непосредственных причин стоматита много, они все индивидуальны, и для одного человека являются приемлемыми, для другого — триггером заболевания. Вероятность развития стоматита зависит от условий жизни и особенностей питания, сопутствующего фона, состоятельности иммунной системы, возраста пациента, эпидемической ситуации.
Условно причины стоматита можно разделить на инфекционные и неинфекционные.
Инфекционные причины
Возбудителем стоматита могут быть микроорганизмы разных родов: вирусы, бактерии, грибы, простейшие. На первом месте по частоте диагностирования стоят вирусные стоматиты. Развиваются при заражении аденовирусом, энтеровирусом, папилломавирусом, возбудителем кори, краснухи, ВИЧ-инфекцией. Пути инфицирования — воздушно-капельный, контактный, половой, вертикальный от матери к плоду, гемоконтактный (с кровью и лимфой).
Грибковый стоматит (другое название кандидоз или молочница полости рта)чаще обычного провоцируется дрожжеподобными грибами рода Кандида. Его появлению способствует бесконтрольный прием лекарственных препаратов или фоновые заболевания: сахарный диабет, бронхиальная астма, иммунодефицитные состояния. Возможно инфицирование в родах при соприкосновении с родовыми путями матери, больной вагинальным кандидозом.
Бактериальный стоматит возникает в результате внедрения в организм стафилококка, стрептококка, дифтерийной палочки, бациллы Коха, бледной трепонемы. Его непосредственной причиной могут быть очаги хронической инфекции при кариесе, пневмонии, тонзиллите, заболевания пищеварительной и эндокринной систем.
В отдельную группу выделяют язвенно-некротический стоматит Венсана, вызываемый ассоциацией спирохет и фузобактерий. В норме сапрофитные бактерии колонизируют межзубные промежутки, миндалины и корневые каналы. Частые инфекции, неудовлетворительная гигиена полости рта, прорезывание зубов мудрости — все эти факторы подавляют иммунитет, создают благоприятные условия для активации и роста патогенной микрофлоры.
Неинфекционные причины
Травматический стоматит возникает при повреждении слизистой рта посторонними предметами, отколотыми зубами, неправильно установленными зубными протезами, горячей пищей, щелочами. Возможно травмирование слизистой при прикусывании, чистке зубов, стоматологических манипуляциях.
Появление аллергического стоматита связано с повышенной чувствительностью к факторам, которые непосредственно контактируют со слизистой. Это может быть зубная паста и другие средства по уходу за полостью рта, стоматологические и протезные материалы, лекарственные пастилки и спреи для ротовой полости. Аллергический стоматит может быть проявлением аллергических заболеваний: астмы, бронхита, пищевой аллергии, крапивницы и т.д.
Медикаментозный стоматит развивается после длительного и бесконтрольного использования лекарственных препаратов. К воспалению слизистой полости рта могут приводить любые медикаменты, но чаще — это антибиотики, сыворотки, вакцины, гормоны, химиопрепараты.
Справка! Медикаментозный стоматит может развиться, как в течение нескольких минут после приема препарата, так и спустя несколько дней.
Факторы риска
Благоприятным фоном могут служить самые разнообразные факторы: неудовлетворительная гигиена полости рта, ношение брекет-систем, скопление зубного налета, кариес. Снижают иммунную защиту и увеличивают риск возникновения стоматита общее и местное переохлаждение организма, стрессы, психоэмоциональное напряжение, курение, авитаминоз.
Триггером для появления стоматита служат некоторые заболевания:
- эндокринные расстройства: сахарный диабет, гипотиреоз, кисты щитовидной железы;
- аутоиммунные нарушения: системная красная волчанка, ревматизм, болезнь Крона;
- болезни пищеварительной системы: запор, гастрит, диарея, дисбактериоз;
- лор-патологии: синусит, тонзиллит, гайморит, аденоидит;
- злокачественные опухоли и метастазы полости рта.
Не исключена генетическая предрасположенность. Если хотя бы у одного из родителей в анамнезе присутствует стоматит, то у ребенка болезнь возникает в 2–3 раза чаще обычного.
Симптомы стоматита

Общими для всех форм стоматита является отечность и гиперемия слизистой полости рта, болезненность и жжение. Пациенты жалуются на неприятный запах изо рта, посторонний привкус, обильное или скудное слюнотечение, извращение пищевых пристрастий.
Каждая форма заболевания имеет характерные клинические особенности:
- Катаральный стоматит. Самый распространенный тип воспаления, хорошо поддается лечению. Основной симптом — отечная, покрасневшая и болезненная слизистая, покрытая клейким, белесым налетом в области инфицирования или травмирования. Пациенту трудно разговаривать и принимать пищу. Слюноотделение уменьшается, десна кровоточат. Внешние изменения отсутствуют. Регионарные лимфоузлы не увеличены. Температура обычно не превышает 37.5°С.
- Язвенный стоматит. Возникает при запущенном катаральном стоматите или как самостоятельное заболевание. Первые 3–5 дней симптоматика напоминает таковую при катаральной форме. Далее состояние пациента резко ухудшается: воспаляются и увеличиваются в размерах подчелюстные лимфоузлы, повышается температура тела до 38°С. На отекшей и гиперемированной слизистой оболочке полости рта образуются кровоточащие и болезненные язвы, покрытые налетом. Дефекты могут быть как единичными, так и множественными. Сопутствующие признаки — гиперсаливация (усиленное слюнотечение), посторонний привкус во рту, утрата аппетита, слабость. Без лечения язвенный стоматит нередко переходит в хроническую форму.
- Некротический стоматит. Воспаление начинается с десневого края. Пациенты жалуются на болезненность и кровоточивость десен. Дальше воспалительный процесс распространяется на другие участки слизистой, на которых образуются изъязвления, покрытые наслоениями желтого цвета. При попытках удалить налет, открывается кровоточащая ранка. Выраженность симптомов зависит от глубины поражения слизистой.
- Афтозный стоматит. Начинается с общего недомогания и симптомов интоксикации. Постепенно слизистая покрывается язвами овальной или круглой формы, отграниченными красным венчиком, с желтым или белым налетом по центру. На месте заживления язвенных дефектов остаются шрамы.
Диагностика стоматита
Чтобы поставить правильный диагноз, стоматологу достаточного осмотра полости рта, клинического сбора данных. Для выявления возбудителя стоматита и выбора эффективной антибактериальной терапии проводят бакпосев соскоба или мазка.
При вялотекущих стоматитах, которые не поддаются консервативному лечению, начинают поиск соматических заболеваний с помощью различных инструментально-лабораторных методов.
Методы лечения стоматита
С учетом причин воспаления в терапии используют местные средства и системные препараты. При любой форме стоматита необходимо обеспечить условия для скорейшего заживления слизистой — полоскать рот антисептиком или травяным отваром после каждого приема пищи, исключить возможные провоцирующие факторы, ограничить контакт с аллергеном.
В рамках медикаментозной терапии инфекционного стоматита используют противовирусные, антибактериальные или противогрибковые местные средства с учетом выявленного возбудителя. Язвенные элементы обрабатывают анестетиками, кератопластиками. Они снижают болезненность, покрывают поврежденные участки защитной пленкой.
При аллергическом стоматите показаны местные и системные антигистаминные препараты. В тяжелых случаях после определения аллергена назначают специфическую десенсибилизацию — дозированное введение в организм причинно-значимого аллергена в возрастающей дозировке. Такая терапия способствует тому, что при последующем контакте с аллергеном симптомы аллергии не возникают или менее выражены.
В соответствии с клиническими рекомендациями в программу лечения включают другие препараты:
- местные противовоспалительные средства для купирования воспаления;
- пробиотики для нормализации микрофлоры кишечника;
- седативные для снижения нервной возбудимости;
- витаминные комплексы для восполнения недостающих в организме питательных веществ;
- иммуномодуляторы для усиления иммунной защиты.
В комплексном лечении стоматита используют физиотерапевтические методы: УФО, ультрафонофорез, магнитотерапию.
Прогноз благоприятный. При своевременно начатом лечение выздоровление наступает в течение 5–10 дней. Травматический и аллергический стоматит проходят самостоятельно после того, как будет выявлен и устранен провоцирующий фактор.
Лечение стоматита в домашних условиях
Для ускорения заживления слизистой оболочки полости рта проводят полоскания травяными настоями и отварами на основе зверобоя, коры дуба, ромашки. Участки повреждения обрабатывают маслом облепихи, шиповника. Они формируют защитную пленку, тем самым предотвращая травматизацию и инфицирование слизистой.
Успешность лечения в некоторой степени зависит от питания. Важно исключить продукты с раздражающим действием: острое, соленое, кислое, специи, а также слишком горячую и холодную еду. Питание должно быть не только щадящее, но витаминизированное, сбалансированное по КБЖУ.
К какому врачу обратиться при стоматите
На лечении разных форм стоматита специализируется стоматолог-терапевт или пародонтолог. Дети младше 18 лет нуждаются в консультации детского стоматолога. При упорном течении кандидозного стоматита может потребоваться консультация эндокринолога, афтозного — гастроэнтеролога или аллерголога-иммунолога.
Лечение стоматита в Москве
Услуги диагностики и лечения стоматита в Москве оказывает сеть клиник «Хорошая стоматология». Прием ведут опытные и квалифицированные стоматологи-терапевты и детские стоматологи. Задача каждого специалиста — не залечить симптом, а выявить и устранить причину его возникновения.
Мы предлагаем безопасное и эффективное лечение стоматита и других стоматологических заболеваний, составленное с учетом конкретного пациента. В терапии используем только современные препараты с доказанной эффективностью.
Записаться на прием можно по телефону или через онлайн форму на сайте. Клиника работает ежедневно с 9.00 до 21.00.
Профилактика стоматита

Основу профилактики составляет ежедневная, полноценная гигиена ротовой полости. Для ухода за полостью рта рекомендовано выбирать средства, которые не содержат лаурилсульфат натрия. Длительное использование этого компонента способствует истончению слизистой и снижению ее защитных свойств, нарушению нормальной микрофлоры, что увеличивает вероятность возникновения стоматита.
К неспецифическим мерам профилактики относят:
- здоровый образ жизни,
- отказ от курения,
- сбалансированное питание,
- восполнение дефицитов витаминов,
- выявление и лечение заболеваний, которые могут спровоцировать стоматит,
- рациональный подход к выбору и приему лекарств,
- санацию очагов хронической инфекции.
Важно избегать любых травм полости рта, регулярно проводить ежегодный осмотр у стоматолога и профессиональную чистку зубов.
Для снижения риска развития стоматита у детей необходимо дезинфицировать соски, бутылочки, игрушки, обучать правилам личной гигиены. Для чистки зубов лучше выбирать специальные зубные пасты, которые повышают местный иммунитет слизистой ротовой полости.
Список источников:
- Елизарова В. М., Дроботько Л. Н., Страхова С. Ю. Острый герпетический стоматит у детей //Пародонтология. – 2006. – №. 4. – С. 102-104.
- Саакян Б. С., Саакян С. С. Острый и хронический рецидивирующий афтозный стоматит (ХРАС) //Авиценна. – 2017. – №. 14. – С. 18-23.
- Самарина В. С., Шабаева А. Н., Хохлова К. М. Инфекционный стоматит //Бюллетень медицинских интернет-конференций. – Общество с ограниченной ответственностью «Наука и инновации», 2017. – Т. 7. – №. 11. – С. 1603-1603.
- Иорданишвили А. К. Травматический протезный стоматит и его лечение //Институт стоматологии. – 2019. – №. 1. – С. 50-51.
- Стоматит - Стоматологическая патология - Справочник MSD Профессиональная версия (msdmanuals.com)
- Рецидивирующий афтозный стоматит - Стоматологическая патология - Справочник MSD Профессиональная версия (msdmanuals.com)